Ответ на пост «Что там с ИВЛ при ковиде? Правда ли ВОЗ "признала", что нельзя было это делать?»
Как инженер по реанимационно-анестезиологической технике, не могу молчать. Сами аппараты никуда отключать и откатывать не надо.
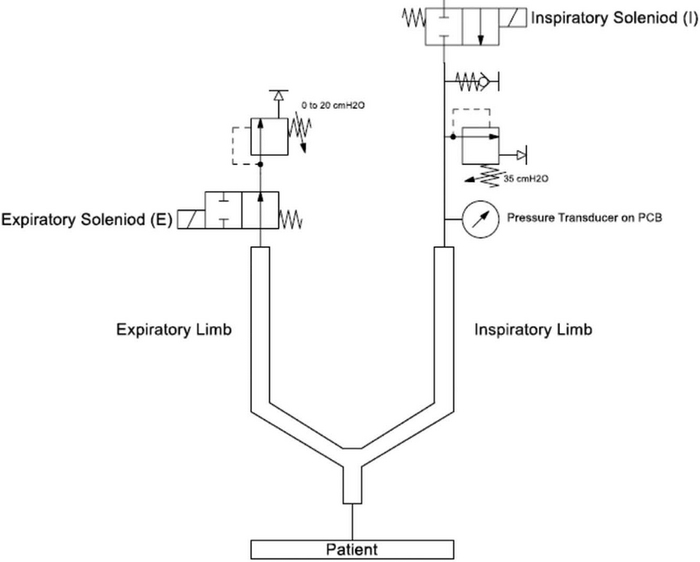
Во-первых, у любого аппарата ИВЛ на этапе конструирования чётко разделяются отделяемые и неотделяемые узлы. Отделяемые - как правило - это сборки клапанов и патрубков вдоха и выдоха. Кроме них, с воздухом от пациента соприкасается только дыхательный контур и бактериальные/влагообменные фильтры. Именно в них оседает и размножается в тепле и влаге всякая флора и фауна.
Аппарат чаще всего построен так, что дыхательная смесь проходит строго в одном направлении: аппарат->контур->пациент->контур->атмосфера. Через линию выдоха не получится вдохнуть, а в сторону вдоха - выдохнуть.
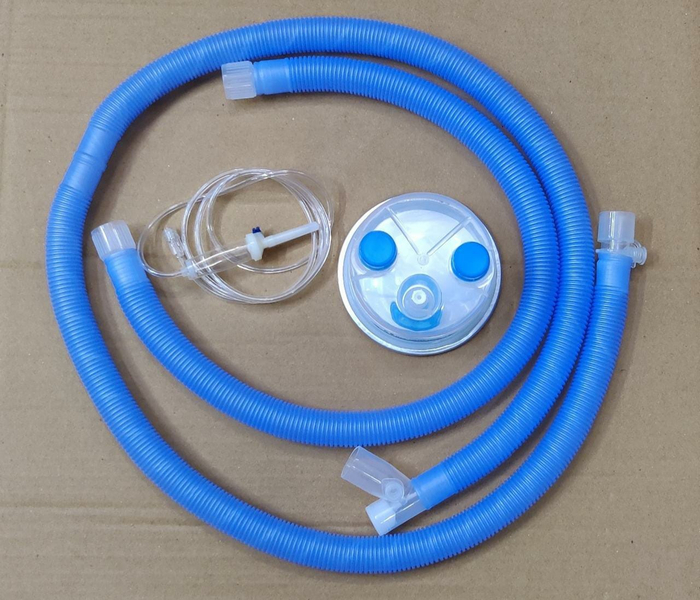
И тут, собственно, нас догоняет "во-вторых". Дыхательный контур. Это те самые ребристые трубки на картинках автора поста. Контуры бывают одноразовыми и многоразовыми.
Многоразовые чаще всего идут в качестве комплекта к аппарату и рассчитаны на автоклавирование, поэтому их делают из силиконов с твёрдой спиральной навивкой по окружности.
Одноразовые - те самые твёрдые трубки собранные гармошкой. Их самое главное свойство - ОДНОРАЗОВОСТЬ. И именно с этим огромная проблема в большинстве больниц страны.
Ребристые они потому, что по сути, сложены в "гармошку", чтобы можно было их "расщёлкнуть" в нужную форму и длину. Если кто-то за последние годы покупал игрушки в виде трубки, которую надо быстро крутить над головой, чтобы получался звук - это точно такая же трубка.
Теперь о проблеме. Дыхательный контур при длительной ИВЛ надо МЕНЯТЬ, в идеале - не реже раза в неделю. Некотроые <именитые производители> ради этого даже делают RFID метки на одноразовой расходке, чтобы аппарат мог увидеть и предупредить: "пора менять, контур стоит уже неделю", "вы пытаетесь использовать уже использованный контур". А у нас, часто, одноразовое вместо того, чтобы сменить и выкинуть, используют снова и снова. Но эти трубки сделаны из совершенно других материалов (например, EVA пластиков), не рассчитаны на температуру и давление в автоклаве - и даже на нормальную дезинфекцию. Даже если бы они выживали в автоклаве - огромное количество складок не позволит нормально очистить внутренности трубки от скверны.
Я понимаю, что чаще всего персоналу просто не на что менять использованный контур и приходится делать несложный выбор между "не менять" и "не вентилировать". Но в тех случаях, где возможность есть - встречается и непонимание, и халатность. "А зачем менять, у нас же есть бакфильтры?", "Мы контура боимся в автоклав отдавать, вдруг испортят!", "А что, тут что-то ещё мыть надо?!" - это мой личный топ в разговорах с персоналом.
С наркозными аппаратами всё ещё хуже, там добавляется ещё и дыхательная система для рециркуляции и поглощения CO2 - и в этих системах народ с завидным постоянством умудряется вырастить чёрную плесень, ни разу не стерилизовав аппарат за год-два-три. "Ачотакова, у нас же фильтры!!111".
И вот именно это всё в первую очередь приводит к внутрибольничным инфекциям, а не нехватка аппаратов. К сожалению, в отечественных ЛПУ до сих пор слабо понимается, что любая единица техники нуждается в квалифицированном пользователе, регулярном обслуживании не "на бумаге", определённых объёмах расходных материалов (фильтры, контура, маски, трубки отбора газовой пробы, датчики потока, датчики кислорода и т.д.) и правильном уходе/чистке/дезинфекции. А в частных клиниках, где, казалось бы, всё должно быть дороже, но по строгим стандартам - как правило, тупо экономят по максимуму.
В общем, вкратце так. Если вы рядовой сотрудник реанимации/анестезиологии - проверьте, знаете ли вы инструкцию к своим аппаратам в части ежедневного ухода? Выполняете ли вы её указания? Понимаете ли, какие части должны обрабатываться, как, чем и с какой целью? Если заведующий - соберите сотрудников и проверьте то же самое, но не на от**бись, а по делу. Не понимаете сами - сначала разберитесь. Если не знаете, где посмотреть или что почитать - позвоните инженерам и аппликаторам производителя вашего оборудования.
Если вы - пациент и пришли на операцию в частную клинику, посмотрите вокруг, найдите наркозный аппарат и дыхательный контур к нему. Если контур висит открытым с обеих сторон где-нибудь на стойке - разворачивайтесь и идите на улицу, на вашем здоровье и безопасности решили сэкономить. Если контур одноразовый - он лежит в своей упаковке до момента подключения пациента к аппарату. Если многоразовый - он лежит в запаянном пакете после успешной стерилизации и вскрывается так же при подключении пациента.
Всем здоровья.
Что там с ИВЛ при ковиде? Правда ли ВОЗ "признала", что нельзя было это делать?
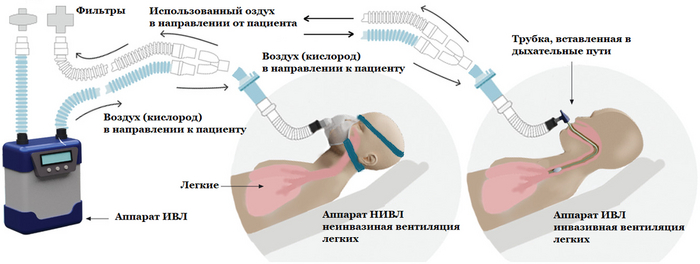
Всем привет! Конечно неправда, и ничего подобного ВОЗ не говорила. Было сказано лишь, что некоторые летальные исходы были связаны с ИВЛ (искусственная вентиляция лёгких). Но КАК связаны? Это же принципиально важно! Не читающие дальше первого предложения тут же понесли глупость про "ВОЗ признала", "ошибки врачей" и тому подобную чушь. А дело вот в чём: аппараты ИВЛ нужно тщательно обеззараживать. Очень тщательно и регулярно. Там, в системе, где темно, тепло и влажно, могут поселиться разные бактерии. Они и поселяются, если дезинфекцию и очистку не проводить, кто им помешает-то... Такая разросшаяся колония бактерий попадает в человека на ИВЛ и вызывает кучу серьёзнейших проблем. Пневмонию, в частности: это же прямая доставка возбудителей в дыхательную систему получается. Отсюда и возникали летальные исходы.
Нужно (и совсем несложно!) понимать две вещи. Первая: если врачи назначили больному ковидом ИВЛ, то это не потому, что "ВОЗ рекомендовала". Это потому, что состояние больного стало настолько угрожающим, что без ИВЛ он скоро погибнет. Эта процедура - попытка дать организму шанс протянуть какое-то время, за которое иммунитет и современная медицина, возможно, смогут справиться с вирусом. Крайняя оздоровительная мера. Врачи в курсе всех возможных осложнений ИВЛ, в том числе - знают о возможной пневмонии. Просто выбора нет. Пневмония может возникнуть, может не возникнуть (а чаще всего - не возникает), а ИВЛ человеку нужна вот прямо здесь и прямо сейчас. Разумеется, назначают, если необходимо.
Вторая мысль - конечно аппарат и всю систему ИВЛ дезинфицируют. Средний и младший медперсонал тоже в курсе о возможном росте бактерий в системе. Просто пока аппарат подключён к пациенту, почистить его не удастся. Соответственно, колония бактерий может там уже растёт, и все про неё знают, только вот сделать с ней что-то прямо здесь и сейчас - не могут. Аппарат подключён, работает, обеспечивает жизнь. Отключать на обслуживание? Плохая идея. Если этих аппаратов хватает с запасом - можно. Один отключили, второй тут же подключили, первый увезли на дезинфекцию и прочую обработку. Но в пики ковидной заболеваемости аппаратов ИВЛ не хватало, ни в одной стране мира. Не было варианта "тут у нас полный ангар этих аппаратов, можем менять хоть каждые три часа".
Эти две вещи и приводили к тому, к чему приводили. И ВОЗ разумеется об этом сказала - среди всего прочего. А отдельные глупые личности понесли это, как "ошибку ВОЗ, за которую расплачивается всё человечество".
И с прививками, кстати, тоже ВОЗ не "признавала" никакого "вреда" или "ненужности". Всем, кто это пытается распространять, советую думать головой и читать внимательно.
Я - Злобный Биохимик. Пишу на дурацком Дзене (ссылка на статью) и тут. На Дзене - пишу больше, ну вот так вот вышло.
Конкурс для мемоделов: с вас мем — с нас приз
Конкурс мемов объявляется открытым!
Выкручивайте остроумие на максимум и придумайте надпись для стикера из шаблонов ниже. Лучшие идеи войдут в стикерпак, а их авторы получат полугодовую подписку на сервис «Пакет».
Кто сделал и отправил мемас на конкурс — молодец! Результаты конкурса мы объявим уже 3 мая, поделимся лучшими шутками по мнению жюри и ссылкой на стикерпак в телеграме. Полные правила конкурса.
А пока предлагаем посмотреть видео, из которых мы сделали шаблоны для мемов. В главной роли Валентин Выгодный и «Пакет» от Х5 — сервис для выгодных покупок в «Пятёрочке» и «Перекрёстке».
Реклама ООО «Корпоративный центр ИКС 5», ИНН: 7728632689
Ученые ПНИПУ разработали модель для прогнозирования заболевания легких у недоношенных младенцев
По данным ВОЗ, каждая десятая беременность заканчивается преждевременными родами. Недоношенные новорожденные часто страдают от бронхолегочной дисплазии – она приводит к постоянным респираторным заболеваниям, может спровоцировать астму. Чтобы своевременно начать лечение ребенка, нужно выявить проблему в кратчайшие сроки. Ученые ПНИПУ разработали модель для быстрого определения степени тяжести бронхолегочной дисплазии – она поможет врачам поставить правильный диагноз.
Исследование опубликовано в сборнике материалов VI Всероссийской научной конференции «Информационные технологии в моделировании и управлении: подходы, методы, решения», 2023. Работа проводится в рамках программы стратегического академического лидерства «Приоритет 2030» под общим руководством доктора физико-математических наук Алексея Кучумова.
У недоношенного ребенка легкие начинают дышать раньше, чем легочная ткань успевает созреть для нормального газообмена: это нарушает правильное развитие бронхов, провоцирует возникновение бронхолегочной дисплазии. Кроме того, это заболевание часто поражает младенцев, которые долгое время зависели от аппарата искусственной вентиляции легких, поскольку кислород в высоких концентрациях и жесткие режимы аппарата повреждают легочную ткань, вызывают ее отек.
Чаще всего бронхолегочная дисплазия протекает тяжело, приводит к развитию обструктивного бронхита, пневмоний, бронхиальной астмы и других серьезных заболеваний. Функции легких нормализуются только к 7-10 годам жизни ребенка.
Чтобы определить, как тяжесть болезни связана с медицинскими показателями на разных сроках пребывания новорожденного в больнице, ученые проанализировали данные 70-ти недоношенных детей, пациентов перинатального центра. У каждого из них – 180 медицинских показателей. Показатель бронхолегочной дисплазии может принимать значения от 1 до 3, где 3 – тяжелая степень, 2 – средняя, 1 – легкая или ее отсутствие.
Для исследования ученые ПНИПУ взяли те переменные, которые, по мнению врачей, могут влиять на степень тяжести заболевания: например, изменение роста и веса ребенка, среднее артериальное давление, режим искусственной вентиляции легких и др. Затем путем специальных расчетов отсеяли ошибочные данные: в таблице осталось 53 пациента. Это позволило добиться 100%-ой точности модели относительно имеющихся данных.
– Мы построили модели для каждого из 6 периодов нахождения ребенка в больнице (0, 1, 3, 7, 21, 28 дней после рождения ребенка), каждая из которых содержит по 3 классификационные функции. Например, возьмем седьмой день от рождения малыша, для этого периода свои три функции. В каждую из них подставляем медицинские показатели ребенка, значение какой функции получилось максимальным, к такой группе и относится больной, – объясняет ассистент кафедры прикладной математики ПНИПУ Елена Полежаева.
Данные функции позволят врачам определить, изменения каких показателей приведут к уменьшению степени тяжести заболевания. Кроме того, политехники выделили список показателей, в большей степени влияющих на то, к какой группе будет отнесен ребенок.
– На степень тяжести бронхолегочной дисплазии в основном влияют показатели, с которыми дети родились: вес, рост, оценка по шкале Апгар и др. В некоторые периоды заметна зависимость болезни от показателей аппарата ИВЛ: концентрация кислорода и режим работы. На третьи сутки жизни ребенка видна связь заболевания с диаметром открытого артериального протока. На данные показатели врачи могут повлиять, – подводит итог кандидат технических наук, доцент кафедры прикладной математики ПНИПУ Андрей Давыдов.
Ученые ПНИПУ подчеркивают, что материнство – одно из самых приоритетных направлений в медицине и здравоохранении. Выявление бронхолегочной дисплазии в первые дни жизни ребенка позволит врачам своевременно принять меры, назначить лечение и снизить риск развития серьезных осложнений. Как отмечают политехники, в данный момент модели дорабатываются и готовятся к внедрению в практику перинатального центра.
Ещё одна медицинская байка, или теперь ты будешь думать как дышать
А вы любите мифы и легенды?
Так вот с одним из них я вас, уважаемые читатели, сегодня познакомлю.
Жил-был на свете храбрый рыцарь Гульбрандт. Красивый, статный, как и полагается рыцарю, и вот однажды заблудился наш герой. Плутал, плутал по лесу и набрел на рыбацкую хижину. Встретил он там неземной красоты девушку. Ну и слово за слово очаровал её и влюбились они до беспамятства. Но была одна загвоздка, девчушка та дочуркой морского царя местного была, да еще и в придачу бессмертной. Ну и, как во всех приданиях полагается, любовь побеждает смерть, и принцесса отказывается от бессмертия ради возлюбленного. Звали её прекрасным именем Ундина.
Гульбрандт на слова ласковые не скупился, да в любви ей постоянно клялся. «Так сильно тебя люблю, что дышать без тебя не могу😍» ,- говорил рыцарь.
Но пожив годик-другой что-то наскучило парню в его возлюбленной и тот загулял... Обо всем,естественно, прознала красавица Ундина. Обиделась она на своего мужа, ради которого вечной жизнью пожертвовала. А слова,произвесенные им не забыла.
Дышать без меня не можешь?Так вот и знай, как только перестанешь думать о том, что тебе необходимо сделать вдох- дышать ты и перестанешь - приблизительные слова-проклятье Ундины.
И не мог больше спать рыцарь- во сне дыхание останавливалось, так как не думал он о том, что надо дышать.
Думаю рассказывать сколько выдержал в таком темпе рыцарь не стоит? К тому же медицина ничем ему и не помогла бы.
А заболевание это по аналогии с легендой и нарекли «синдром проклятия Ундины» в медицине же более известен как
синдром врожденной центральной гиповентиляции.
Сегодня во всем мире диагностировано всего около тысячи человек, но это целая тысяча, которые каждый день могут уснуть и не проснуться.
болезнь, о которой идет речь, относится к врожденным патологиям: первые симптомы могут отмечаться даже у новорожденных. И причина в генах, их случайной мутации, мешающей работе дыхательного центра. PHOX2B, ген, ответственный за заболевание, обнаружили только в 2003 году. И при мутации он влияет только на контроль дыхания — больше ничем нарушения не проявляются: нет ни внешних признаков, ни сопутствующих синдромов.
Еще не так давно специфическая терапия отсутствовала: пациентам могли только сделать трахеостомию и перевести на искусственную вентиляцию легких. И так, на аппарате ИВЛ, дети проводили первые два года жизни. Дальше их подключали к аппарату через трахеостому только на ночной сон. Пациентам постарше приходится спать в специальной маске, контролирующей объём вдыхаемого воздуха.
К счастью, к 2010 году была разработана методика стимуляции диафрагмальных нервов: во время операции пациенту имплантируют небольшие датчики, которые реагируют на импульсы от мобильной базы, стимулирующие дыхание.
Была ли вам интересна история?
Не забудьте порекомендовать канал твой анестезиолог своим знакомым
Засиделась
tg - мемарычъ
Снова с вами
Друзья, я снова с вами, двое суток была в орит под ИВЛ, сейчас перевели в палату. Но закончился препарат файкомпа. Может у кого есть в запасе, все оплачу, территориально Рязань канищево.
Спасибо!
Угадайте звездного капитана юмористической команды «Сборная Красноярска» по описанию одного из участников
Ну что, потренировались? А теперь пора браться за дело всерьез.