Эпилепсия
Как и многие другие болезни, эпилепсия («падучая болезнь») известна с чрезвычайно давних времен и ей часто приписывали мистические свойства. С греческого «эпилептос» означает «захваченный, пойманный», что в значительной мере отражает суть болезни.
Неоднозначное отношение к больным эпилепсией, как к «отмеченным богом», а также существование весьма специфичных видов приступов болезни, по-видимому, и привело к тому, что эпилепсию часто связывают с психиатрией, а пациентов считают «нездоровыми на голову». В большинстве случаев это далеко от истины, однако продолжает порождать стигматизацию эпилептиков даже в наше время.
Большинство людей представляют себе эпилепсию в ее наиболее классической форме – человек внезапно падает и его тело сотрясается в судорогах. Конечно, нельзя забыть о красочной детали – пена изо рта. В жизни эпилепсия гораздо более многогранна и зачастую менее очевидна, тем и опасна.
Перво-наперво, эпилепсия – это неврологическое заболевание, как правило, с хроническим течением (неврология не равно психиатрия, это разные сферы медицины). Клиническая картина у нее может быть как стабильной в течение жизни (частота, характер приступов), так и меняться. Кроме того, эпилепсия может быть как криптогенной (без четко диагностируемой причины), так и симптоматической, например, посттравматической (после черепно-мозговых травм, операций).
С точки зрения медицины, эпилепсия – группа заболеваний, связанных общим механизмом – наличием в головном мозге очагов патологической активности, имеющих тенденцию к генерализации (то есть к всеохватывающему распространению) с развитием тех или иных нарушений, в зависимости от места нахождения очага. В случае криптогенной эпилепсии современные представления сводятся к тому, что мозг больного имеет некоторые специфические свойства (на уровне работы нейронных связей и ионных насосов внутри клеток), придающие ему склонность к широкому распространению возбуждения в нейронных структурах. Здесь и далее мы будем говорить именно о криптогенной эпилепсии (как наиболее «чистом» варианте болезни), если не оговорено иначе.
Головной мозг представляет собой чрезвычайно сложное сплетение нервных клеток, их связей и глиальной ткани, выполняющей питательные и некоторые другие функции. Это похоже на очень загруженную автомагистраль с гигантским количеством развязок, утыканную светофорами.
Если смотреть на эти процессы со стороны, то становится очевидным, что наш мозг работает в некоем ритме (точнее, в ритмах), то есть у него есть паттерны активности. Эти ритмы обеспечивают нормальную работу «магистрали» без пробок и аварий. В норме мозг постоянно трудится, передавая отдельные импульсы и пачки импульсов между различными структурами. Эта активность на первый взгляд хаотична, однако в ней есть определенные моменты, когда случается, что сразу множество клеток почти одновременно выдают нервные импульсы – если регистрировать электрическую активность мозга, то эти моменты будут видны как отклонения кривой от изолинии («нулевой линии»).
Некоторые структуры (например, таламус) довольно часто выдают такие синхронные разряды множества клеток, отчего его активность формируется в ритм с частотой 7-12 Гц (альфа-ритм). Структуры ствола мозга генерируют более медленные ритмы – тета- (4-7 Гц) и дельта (0,5-4 Гц), хотя на самом деле происхождение ритмов не до конца раскрыто и не так строго разграничено, как я пишу. О нейрофизиологических ритмах я рассказывал в посте об аудионаркотиках: https://pikabu.ru/story/audionarkotiki_staraya_pesnya_ponovo.... Эта способность мозга называется способностью к синхронизации. Именно эта способность лежит и в основе феномена гиперсинхронизации – то есть одновременного разряда еще большего пула клеток, чем в норме, с захватом соседних структур, которые в норме не должны возбуждаться при той или иной активности мозга.
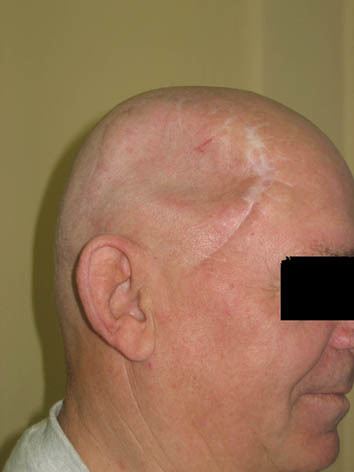
Мозг напичкан тормозными контурами, которые призваны контролировать уровень бодрствования, отсеивать сенсорный «шум», а также препятствовать гиперсинхронизации (противосудорожная система мозга). Дефицит противосудорожной системы и может спровоцировать развитие эпилепсии. Почему он возникает и как его надежно убрать – до конца сегодня неясно, однако контролировать можно почти любую форму эпилепсии. Контроль над болезнью нужен еще и потому, что со временем нелеченая эпилепсия приводит к формированию в мозге эпилептической системы – то есть к специфическому взаимодействию клеток внутри очага болезни и между очагом и другими структурами. Порой это взаимодействие настолько устойчиво, что эпилептогенный очаг приходится удалять хирургически. Вот, например, вид пациента после операции и до пластики удаленной кости черепа (потом все исправят и останется только шрам):
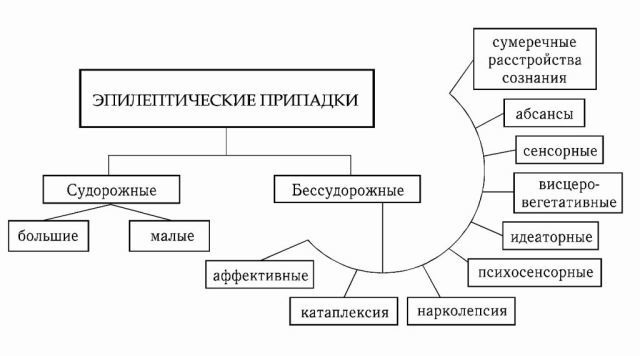
С механизмом развития более-менее разобрались. Чем же определяется картина приступа? Конечно же, областью мозга, в которой находится эпилептогенный очаг. Наш мозг имеет множество функций, и эпилептический приступ может влиять как на отдельные (например, восприятие звуков), так и на все сразу (генерализованный приступ с судорогами и потерей сознания). Этим и обусловливается большое количество вариантов. Существует несколько классификаций приступов по разным критериям. Например, все приступы можно разделить на генерализованные и фокальные, то есть захватывающие либо весь мозг, либо его часть.
Генерализованные приступы (с французского grand mal – «гранд маль», буквально – «большое зло») – это те самые классические припадки с пеной изо рта, судорогами всего, что можно, непроизвольным мочеиспусканием и дефекацией. Приступ может иметь так называемую ауру – специфическое ощущение, предшествующее потере сознания и развитию судорог – и тогда мы имеем дело с вторично-генерализованным приступом. Аура – это локальная эпилептическая активность в том самом эпилептогенном фокусе. В качестве ауры могут происходить самые разные вещи: некоторые люди ощущают прикосновение к какой-то части тела, дуновение ветра, холод или жару. Иногда аура сопровождается зрительными, слуховыми или обонятельными галлюцинациями, в связи с чем возможен ошибочный диагноз психоза. Например, есть больные, которые незадолго до приступа чувствуют чрезвычайно приятные ароматы цветов, а у других в носу словно подыхает крыса, и от этого запаха невозможно избавиться. У других людей болит голова или живот. Есть варианты и с локальными судорогами, когда перед припадком у человека против воли начинает дергаться рука или нога, лицо сводит гримасой и т.д. Относительно редко встречается психическая аура, когда человек испытывает сложные переживания, например, внезапный приступ подозрительности, страха, ужаса. Но иногда бывает сексуально окрашенная аура, когда возникает внезапное непреодолимое сексуальное влечение. А, например, Достоевский испытывал религиозно окрашенные, очень возвышенные экстатические переживания, которые порой дарили ему вдохновение.
Так или иначе, аура длится обычно несколько секунд (иногда до десятков секунд или минут), после чего человек теряет сознание и начинаются судороги. Для окружающих все выглядит внезапно и скучно: стоял, упал, потрясся и уснул. С точки зрения медицины все гораздо интереснее. В момент, когда эпилептические разряды преодолевают границы очага болезни, активность начинает стремительно захватывать окружающие отделы мозга, нарушая взаимодействие тормозящих и активирующих контуров в пользу активации. В течение нескольких миллисекунд эпиактивность достигает лобных долей и отключается сознание. Чуть раньше или позже в дело вступают двигательные зоны мозга, после чего начинается тоническая фаза припадка – спазм всех мышц тела. В этот момент больные часто издают крик или стон – результат спазма диафрагмы, а не боль, как иногда думают люди, поскольку в этот момент сознание зачастую отсутствует. Из-за нарушения тонуса мышц ноги подкашиваются и больной падает, иногда выгибаясь дугой («опистотонус»). Тоническая фаза все еще продолжается, и больной в этот момент почти не дышит из-за спазма дыхательной мускулатуры, из-за чего часто развивается цианоз синюшность кончика носа/губ/пальцев (акроцианоз), либо всего тела (при более глубокой гипоксии).
Примерно через минуту тоническая фаза заканчивается, и происходит расслабление всех мышц, включая сфинктеры (отчего и происходит мочеиспускание и дефекация). Затем начинается клоническая фаза – та самая «трясучка» - во время которой все произвольные мышцы тела беспорядочно сокращаются в течение нескольких минут, изо рта может идти кровавая пена, поскольку в начале приступа больной часто прикусывает язык. Затем, по мере истощения энергетических запасов нейронов, интенсивность судорог ослабевает и, наконец, припадок завершается. В большинстве случаев, после припадка следует более или менее длительный патологический сон, во время которого происходит восстановление нормальной активности нервной системы. Патологическим сон является, поскольку больного трудно разбудить и паттерн активности мозга во время этого сна отличается от нормального.
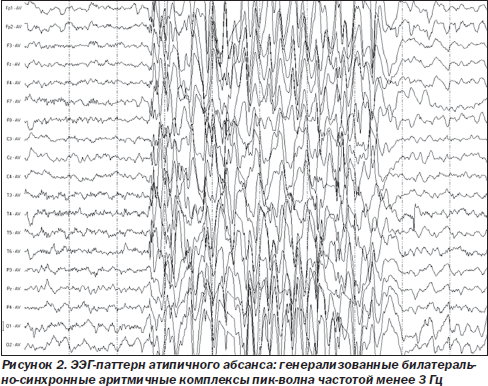
Если во время и после приступа регистрировать ЭЭГ, то во время припадка на ЭЭГ наблюдается очень высокоамплитудная активность (вплоть до сотен милливольт при нормальном фоне около 100 микровольт), а сразу после возможно даже кратковременное «электрическое молчание» - то есть регистрируется изолиния, нулевой потенциал, что бывает еще только в одном случае – при смерти мозга. Однако в данном случае это связано с предельным истощением энергетических запасов нейронов и полной их неспособностью к повторному возбуждению в течение некоторого времени. По сути, происходит нечто вроде короткого замыкания с защитным обесточиванием. Обычно эта пауза очень короткая, чуть больше секунды. Затем некоторое время регистрируется медленная активность, примерно как во сне, а после этого постепенно восстанавливается нормальный фон работы мозга. Когда больные просыпаются, они обычно чувствуют некоторое смятение, усталость, разбитость. Проще говоря, для них внезапно наступает хмурое утро понедельника, хотя веселья перед этим в памяти не сохранено. События во время приступа целиком забываются, больные помнят только ауру (если она есть), и то не всегда целиком.
Вот так выглядит типичная эпилептиформная активность:
В случаях, когда больной не впадает в сон после приступа, с ним лучше подольше остаться, потому что он приходит в себя в спутанном сознании, дезориентирован, может не узнавать знакомых и родных. Обычно это состояние длится 20-60 минут, постепенно проясняясь.
Раз уж мы коснулись описания большого судорожного приступа, то надо рассказать и про доврачебную помощь в этом случае. На самом деле, это очень просто. Помощь при судорожном приступе почему-то обросла множеством мифов и легенд, которые приносят больше вреда, чем пользы.
Итак, коротко и ясно, что нужно делать. Увидев типично развивающийся большой судорожный приступ, следует:
1. Как можно быстрее вызвать скорую помощь, отметив время начала приступа,
2. Больного уложить на горизонтальную поверхность, если возможно – мягкую. Вокруг не должно быть предметов, о которые можно пораниться во время беспорядочных движений тела. По возможности надо следить, чтобы человек не причинил себе повреждений (например, не ударился головой о поручень в автобусе, если это произошло в транспорте).
3. Когда станет возможно, повернуть больного набок, чтобы слюна и кровь (если прикушен язык) не попали в дыхательные пути. Самое важное – следить, чтобы больной не травмировал голову, иногда приходится придерживать ее, если не удалось найти ничего мягкого.
4. Дождавшись бригады СМП, сообщить о длительности приступа и ответить на вопросы, если спросят. Если больной пришел в себя до приезда бригады, постараться не отпускать его, чтобы врачи смогли осмотреть его.
ВСЁ (пара-пара-пам, фьють!).
А теперь поговорим о том, чего НЕ надо делать, но что витает среди народа и регулярно советуется в различных сомнительных статьях.
НЕ надо удерживать тело больного – почему-то есть представление, что это сокращает время судорог. Приступ длится столько, сколько ему отпущено, удерживание больного ничему не помогает, зато может привести к растяжению и разрыву связок, если выполняется с особым энтузиазмом. Исключение я описал выше – если не удалось подложить ничего мягкого под голову, ее лучше страховать, но специально прибивать к полу не нужно, так можно травмировать шейный отдел позвоночника.
НЕ надо, пожалуйста, ничего класть в рот больному! Попытки засунуть ложку/вилку/нож/кость/палец в рот человеку, которого сотрясают мощнейшие судороги, либо он находится в состоянии предельного гипертонуса, не приводят ни к чему хорошему! В лучшем случае, больной перекусит предмет (палец, кстати, тоже), в худшем – сломает себе нахер зубы или челюсть, еще и вдохнет осколок предмета в дыхательные пути. Вообще не надо трогать рот больного. Вопреки расхожему мнению, во время неосложненного приступа не происходит западения языка, а кратковременная асфиксия связана со спазмом диафрагмы, о чем я писал выше. Западение языка происходит при глубокой атонии мышц, например, у человека в коме, но никак не при мощных спазмах мускулатуры. Если же приступ осложненный, необученный человек вряд ли сможет правильно это диагностировать и, тем более, квалифицированно помочь. Именно поэтому я написал, что следует как можно быстрее вызвать помощь.
НЕ надо пытаться реанимировать больного. Во-первых, если вы не владеете сердечно-легочной реанимацией на практике (то есть не заканчивали специальных курсов с тренировкой на фантомах), этого в принципе лучше не пытаться делать. Во-вторых, это смертельно опасно. Оказание реанимации человеку, который в ней не нуждается, может привести к аритмии и остановке сердца. Больному эпилепсией при неосложненном судорожном приступе не требуется реанимация, несмотря на кратковременную остановку дыхания. Я не включил бы этот пункт, если бы на днях не увидел на пикабу пост: https://pikabu.ru/story/reanimatsiya_pri_yepilepsii_chto_550... и не фалломорфировал от него.
Пожалуй, о большом судорожном приступе мы более-менее поговорили.
Давайте перейдем к более разношерстной теме: малым приступам (они же petit mal – «пти маль», «малое зло»). Фокальные приступы характеризуются ограниченной областью, в которой развивается эпиактивность. В первую очередь, следует разделить все фокальные приступы на простые (без нарушения сознания) и комплексные (с нарушением сознания).
Далее фокальные приступы делятся по локализации. Наиболее часто встречается фокальная эпилепсия в височной доле и мультифокальная эпилепсия (несколько очагов в мозге). Реже – затылочная эпилепсия (встречается обычно у детей и отличается доброкачественным течением и склонностью к излечению). Самый редкий вид – эпилепсия теменной доли.
Для височной эпилепсии очень характерна аура (до 80% случаев), которая в этом случае крайне разнообразна. Возможны сенсорные ауры (мурашки, холод/жар, прикосновение, боль, жжение и т.д.), слуховые (слышатся окрики, слова, фразы, музыка, шумы и т.д.), реже зрительные (вспышки, искорки – более характерно для затылочной эпилепсии). Нередко аура сопровождается деперсонализацией-дереализацией (чувство измененности или отчужденности реальности, своего «я»), ощущения типа «дежавю» (уже виденного) или «жамавю» (никогда не виденного). Иногда нарушается восприятие времени (бежит/стоит на месте).
Приступы могут течь абортивно, то есть описанная аура и составляет приступ, далее не развертываясь. Либо происходит простой приступ соответственно локализации очага – например, судороги мышц лица или конечностей (иногда одной конечности), не сопровождающиеся потерей сознания. В этих случаях человеку достаточно просто придержать трясущуюся конечность и дождаться конца приступа. Если приступ другой модальности, например, сенсорной, то болезнь часто диагностируется с большой задержкой. Например, ко мне приходила на обследование очень интересная пациентка с такой историей. Много лет назад она любила человека, который предпочитал определенную марку духов, с которой у пациентки этот человек начал ассоциироваться. Через много лет после расставания с ним она проезжала мимо места, где он жил, и внезапно почувствовала запах его духов. Это было один раз. Через годы после этого события она снова пережила подобный эпизод, потом снова и снова. Наконец, решила обратиться к врачу, поскольку испугалась психического заболевания. На приеме вела себя совершенного адекватно и подозрений в нарушениях психики не вызвала. На ЭЭГ у нее была выявлена довольно характерная локальная эпилептиформная активность («пик-волна», «острая волна-медленная волна», если кому интересно) в височно-теменной области, что сильно увеличивало вероятность эпилептического происхождения данного феномена.
В других случаях может начаться сложный фокальный приступ, когда нарушается и сознание. Например, абсанс – малый припадок, выглядящий как «зависание». Человек внезапно останавливается, перестает говорить на половине слова, не двигается, взгляд пустеет и направляется вникуда. Это продолжается менее минуты, затем человек продолжает деятельность, как ни в чем не бывало, и очень удивляется, наталкиваясь на охреневшие взгляды окружающих («неужели не стоило рассказывать, что я люблю иногда играть в доту?»). Абсансы зачастую склонны к серийности, то есть к быстрому повторению приступа. Никаких судорог при этом нет.
Хуже, когда сложный припадок проявляется в виде амбулаторного автоматизма. Это когда человек, теряя сознание, выполняет ряд сложных поведенческих актов, а именно – уезжает из Рашки уходит из дома, бесцельно бродит по округе или даже покупает где-нибудь билет и уезжает в другой город, приходя в себя по пути и не помня, каким образом так получилось.
Припадки могут быть в виде бесконтрольной агрессии, когда человек, не помня себя, разносит окружающую обстановку, а по приходу в себя Халку стыдно.
Еще сложнее, когда комплексные фокальные приступы представлены специфическим сужением сознания. Такие приступы могут длиться несколько дней и проявляться внезапным изменением личности – больной становится раздражителен, внимание его избирательно и направлено только на субъективно значимые события, может провоцировать окружающих, вступать в драки, заниматься беспорядочным сексом, принимать необдуманные решения и т.д. По окончании приступа больной забывает все, что с ним происходило - и Халку становится еще более стыдно.
В связи с такой сложностью картины приступов эпилепсия часто воспринимается в быту, как психическое заболевание, которым она не является. Тем не менее, в ряде случаев (особенно в случае височной эпилепсии) могут наступать специфические изменения личности («эпилептоидная личность»). Обычно наблюдается вязкость, ригидность мышления, больные застревают на второстепенных деталях при описании событий. Им сложно переходить от темы к теме, иногда мышление приобретает характер «лабиринтного», когда больной словно идет по какому-то мыслительному маршруту, не в силах свернуть в сторону. Такое же застревание характерно для сферы эмоций, особенно для отрицательных эмоций: такие люди часто злопамятны, очень навязчивы, эгоцентричны, нередко жестоки и страдают вспышками гнева. При этом характерно сочетание показной вежливости и услужливости с негативным отношением: например, больной нахваливает врача в его присутствии, при этом понося его последними словами, когда врач выходит за дверь. Нетрудно догадаться, что это не специфическое для эпилепсии изменение, такое бывает и при других заболеваниях, а также до определенной степени в норме (эпилептоидная акцентуация характера по Личко).
В некоторых случаях происходят заметные нарушения процесса познания. Если эпилептогенный очаг расположен рядом с гиппокампом, который отвечает за кратковременную память, наблюдается нарушение этого вида памяти. Пациентам трудно запоминать новое, трудно учиться. Собственно, эмоциональные проблемы у них также связаны с близостью очага к лимбической системе, регулирующей наши эмоции.
Изменения личности наступают далеко не всегда, они характерны преимущественно для эпилепсии височной локализации и зависят не только от места, где расположен очаг, но и от частоты приступов, сочетания с другими болезнями и прочих факторов.
Что же касательно частоты припадков? Этот показатель очень широко варьирует. Существуют варианты, когда приступ всего один за всю жизнь, когда приступы каждый день по много раз, когда приступы стабильно возникают раз в неделю/месяц и т.д. Вывести какой-либо закономерности здесь не получается. Как и во всей медицине, очень тяжелые варианты встречаются редко, очень легкие – тоже редко. По моим ощущениям, чаще всего встречаются пациенты с несколькими припадками в месяц, но это очень недостоверная статистика.
В плане частоты остановлюсь только на еще одном моменте. Существует весьма опасное состояние, называемое эпилептическим статусом. Это когда приступы следуют один за другим без перерыва или с очень малым перерывом. В этих случаях есть реальная угроза жизни, и требуется срочная госпитализация в отделение реанимации. Особую угрозу представляет бессудорожный статус, когда больного не кидает по полу, а он как будто просто спит, только разбудить его невозможно. В этих случаях очень важно сделать электроэнцефалограмму, поскольку состояние можно принять за кому какой-либо другой природы, а тактика лечения в этом случае отличается. Когда я работал в нейрохирургической реанимации, не раз и не два встречались пациенты, которых не получалось вывести из комы, а при выполнении ЭЭГ выяснялось, что их мозг «искрит», как новогодняя гирлянда.
Суммируя сказанное, опять вынужден напомнить, что, несмотря на то, что мы увидели болезнь в разных обличиях, этим кругом проявлений она не ограничивается. Типы припадков у одного больного могут меняться с течением времени, могут сочетаться самым непредсказуемым образом.
Перейдем, как обычно, к лечению. Существует несколько групп препаратов для лечения эпилепсии. Их комбинация зависит от конкретного типа течения болезни: наличие генерализованных приступов, локализация очага, возраст больного, наличие психических изменений и т.д.
Основу противоэпилептического лечения составляют, конечно, противосудорожные препараты, поскольку, как мы помним, развитие эпилепсии связано со склонностью мозга к широкому распространению возбуждения. К таким препаратам относятся карбамазепин (более новое поколение – окскарбазепин), вальпроевая кислота, этосуксимид, фенитоин и т.д. Это классика, которая часто используется при резистентных к лечению формах, однако имеет довольно выраженные побочные эффекты в виде сонливости, заторможенности мышления, иногда депрессии. Это связано с их близким родством к транквилизаторам и выраженной активацией бензодиазепиновых рецепторов и некоторых из них. Несколько другим механизмом обладает, например, ламотриджин (тормозит ток натрия внутрь нервной клетки, что мешает ей выделять в синаптическую щель возбуждающий медиатор глутамат). Леветирацетам («Кеппра») вообще не схож с другими противоэпилептическими препаратами и является производным пирацетама – известного в клинической практике ноотропного препарата. Механизм его действия до конца не изучен, однако он уменьшает концентрацию кальция в нейронах, который также связан с возбуждением нейрона, плюс регулирует активность рецепторов глицина и гамма-аминомасляной кислоты.
Механизмов действия я коснулся, чтобы было понятно, что лечение эпилепсии не ограничивается тупым подавлением повышенной активности нейронов, поскольку людям часто кажется, что врачи специально хотят превратить их в овощи, только бы не лечить. Их можно понять! Всем хочется сохранять нормальную активность и не болеть, а не тупить-тормозить, не в силах выполнять умственную работу сложнее, чем просмотр окна в комнате. К счастью, сейчас в большинстве случаев можно подобрать терапию, которая позволит пациенту вести более-менее нормальный образ жизни, не испытывая слишком значительных побочных эффектов от препаратов. Во времена, когда лечение ограничивалось, в основном, карбамазепином, этосуксимидом и вальпроатом, пациентам приходилось куда туже. Лекарственная нагрузка тем меньше, чем реже приступы. В ситуации фокальной эпилепсии с не слишком частыми приступами обычно удается полностью восстановить качество жизни пациента, когда человек просто принимает «какие-то таблеточки», а болезнь его больше не беспокоит. В случае тяжелой генерализованной эпилепсии с частыми припадаками (особенно в случае алкогольного или травматического происхождения) ситуация выглядит полярной: таких больных не всегда берут даже самые грубые препараты, а без них жизнь для них вообще проблематична, поскольку они постоянно травмируются от припадков, нередко получая и травмы мозга, ухудшающие течение болезни.
Наиболее частый вопрос, который мне приходится слышать в этом плане – «можно ли вообще вылечить эпилепсию?». Однозначного ответа, увы, нет. В ряде случаев при длительном отсутствии приступов на фоне терапии возможно попробовать отменить лекарства (естественно, под руководством эпилептолога). Бывает, что при этом приступы не возвращаются и болезнь, получается, излечивается. Однако очень часто на фоне отмены препаратов приступы возвращаются, это непредсказуемо. Здесь играет роль огромное количество факторов – локализация и количество очагов, длительность течения болезни, причина болезни, возраст начала, факторы риска (травмы головы, нейроинфекции и т.д.), наследственность и многое другое. Таким образом, человеку, которому подтвердили диагноз «эпилепсия», следует настроиться на длительное лечение. Это болезнь, которую можно и нужно контролировать, примерно как диабет или ревматоидный артрит, например, только в ряде случаев с гораздо меньшими последствиями. Поэтому не следует воспринимать такой диагноз как крах всей жизни (легко сказать, понимаю), потому что многие нормально живут с таким диагнозом. На фоне правильно подобранных лекарств болезнь обычно не причиняет существенного ущерба жизни.
Спасибо всем, кто осилил стену текста. Как всегда, буду рад ответить в комментах по мере своих сил и компетенции.
Следующий пост про БАР, как и обещал. Напомните, про что еще хотели почитать.







Наконец то могу задать давно беспокоящий меня вопрос.
У меня последние лет 10 раз в год-полтора появляется странный симптом. Перед глазами, на периферии близко к центру медленно растет переливающиеся пятно, а потом уплывает за пределы зрения. В обоих глазах в одном и том же месте. Продолжается минут 5-7. Один раз этому предшествовало затруднение с чтением, все вроде вижу, а чтобы прочитать надо немного напрячься. После этого больше ничего не происходит.
Все это очень похоже на зрительную ауру при эпилепсии. Получается, это височная эпилепсия? Стоит ли сильно беспокоиться с такой частотой симптомов и ограниченностью их одной аурой?
До врача никак не дойду. Возникает редко, проходит быстро..
6 лет мучаюсь с дереализаций, головной болью и вообще балдею от мира. Разные врачи ничего внятного сказать не могли. Последние месяцы было особенно плохо, даже подумывала о самовыпиле. Поехала к психотерапевту, к.м.д., он послушав меня, определил височную криптогенную эпилепсию с приступами в виде психосенсорных расстройств. Дальнейшие обследование все подтвердило. 6 лет не могли поставить диагноз, просто обожаю нашу медицину, как платную, так и бесплатную
Жить вполне можно,но иногда сложно и страшно.Один раз приступ случился во время беременности(5 месяц) и я была одна в квартире.
О болезни говорят,что она наследственная.Насколько это вероятно?