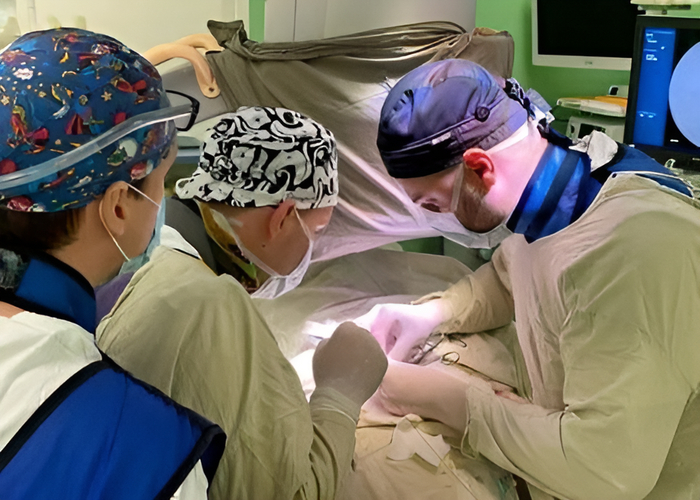
Хирурги спасли 73-летнего мужчину с аневризмой размером с бильярдный шар
73-летний мужчина экстренно поступил в ГКБ имени Плетнева в Москве с приступом сильных болей в правых отделах живота и спине.
Врачи выявили у него аневризму брюшной аорты размером с бильярдный шар, что в 4 раза превышало диаметр самой аорты. Без оперативного лечения данная патология сопровождается 100% летальностью, поэтому уже через 1,5 часа после поступления в больницу пациент находился в операционной.
У мужчины обнаружили аневризму огромных размеров с начальными признаками разрыва и, как следствие, внутреннее кровотечение. Зачастую данное заболевание лечится открытым хирургическим способом, но учитывая возраст и сопутствующие патологии, было принято решение об эндоваскулярном вмешательстве.
Пациенту выполнили эндопротезирование брюшного отдела аорты - сложнейшее высокотехнологичное вмешательство, требующее от хирургов ювелирного мастерства. Основной задачей операции является изоляция аневризмы с участком разрыва ее стенки из системного кровотока. Достигается это посредством установки в полость аневризмы стент-графта, части которого фиксируются к неизмененному участку аорты выше аневризмы и подвздошным артериям ниже аневризмы.
Малейшая ошибка при установке устройства и его компонентов чревата продолжающимся кровотечением в забрюшинное пространство. Однако благодаря слаженной работе хирургической и анестезиологической бригад операция прошла успешно.
В послеоперационном периоде пациент находился в отделении реанимации, однако в скором времени был переведен в отделение сосудистой хирургии и на 12-е сутки был выписан.
Продолжение поста "ПЕРЕЛИВАНИЕ КРОВИ: ПРОТИВ, ЗА, АЛЬТЕРНАТИВЫ"
Я ранее об этом писал, и тот пост объясняет суть вопроса научным языком.
В одном комменте к тому посту пикабушник написал, что от использования перфторана (мощный кровезаменитель и кроветворитель, называют также "голубая кровь") якобы отказались. Поэтому я решил написать ещё один пост о том, что есть врачи, которые эффективно используют перфторан в России, не смотря на бюрократию, которая этому препятствует.
Но сначала о моём небольшом опыте коммуникации с врачами по поводу переливания крови.
Общаясь по случаю с разными врачами, я не упускал случая спрашивать о их личном отношении к переливанию крови. Отношение, честно сказать неоднозначное. Но тем не менее, очень многие врачи прямо заявляли, что если есть возможность избежать вливания крови, то лучше этого не делать. Среди них были терапевты и практикующие хирурги, как в поликлиниках, так и в специализированных хирургических клиниках. Один хирург уверенно сказал, что ни себе, ни своим родственникам он бы никогда переливание крови не допустил.
Заметьте одну деталь: "ЕСЛИ ЕСТЬ ВОЗМОЖНОСТЬ ЭТОГО ИЗБЕЖАТЬ".
Зачастую отсутствие такой возможности заставляет врачей прибегать к процедуре, которую бы они хотели избежать.
Теперь про перфторан, от которого якобы отказались. Вначале о сложностях, которые искусственно созданы, чтобы перфторан не применять.
1. В России не существует финансирования на применение перфторана в больницах. То есть больница не имеет средств на то, чтобы перфторан в принципе был всегда в наличии среди медикаментов больницы. Ну не выделяется на этот препарат средств. Даже если врач хочет использовать перфторан вместо вливания крови - у него нет такой возможности.
2. Перфторан в аптеках лишь под заказ. Даже если кто-то готов лично оплатить использование препарата для себя или своего родственника - заказ будет получен, к примеру, через сутки, а в экстренных случаях это слишком большой срок.
И техническая составляющая: перфторан хранится лишь в замороженном виде, транспортируется в специальном контейнере, чтобы не допустить изменения температуры. В размороженной виде - не более двух недель в холодильнике.
И поэтому, если есть большая кровопотеря, то часто бывает проще всего врачу в такой ситуации влить донорскую кровь, чем искать другие пути.
Теперь об опыте знакомого врача, который полностью отказался от процедуры переливания крови и нашёл способ использовать перфторан.
Он работает в ОКБ. В его городе только в трёх аптеках есть возможность приобрести перфторан под заказ. Бывало, что к нему поступал пациент с внутренним кровотечением. То есть кровопотеря идёт, но, вероятно, не мощная. В этом случае он обзванивал эти три аптеки на случай наличия перфторана. И иногда случалось чудо. То ли кто-то не забрал заказ, то ли заказали больше нужного. Ну в общем был в наличии. Тогда врач объяснял пациенту или родственникам, что есть препарат, который очень эффективен и безопасен, по сравнению с вливанием донорской крови, но его применение необходимо оплатить самостоятельно. В таких ситуациях большинство слушает мнение врача и готовы потратиться. Надо сказать, что цена не копеечная.
И вот один благодарный пациент после выздоровления однажды в благодарность оплатил некоторое количество перфторана врачу. По сути - подарил будущим пациентам. И вот о том, как теперь врач практикует лечение. У него в больнице в холодильнике всегда есть уже оплаченный перфторан.
Теперь и в экстренных и не очень экстренных случаях, он говорит пациенту или родственникам о возможности использовать перфторан за плату и о минусах переливания крови. После получения согласия использует перфторан, а родственники оплачивают заказ следующей партии, которая через сутки уже находится опять в холодильнике больницы. Таким образом он свёл практически к нулю использование донорской крови в своей практике.
С его слов - одни плюсы. Исключён человеческий фактор ошибки при выборе группы и резус-фактора. Пациенты быстрее идут на поправку. Нет осложнений от вливания донорской крови.
Теперь другой момент. Так уж получилось, что живу сейчас в Германии. Недавно у моей жены была плановая операция. Незадолго перед операцией была беседа с анестезиологом. Он подробно объяснял, какого вида анестезия будет использоваться и много объяснял всё в подробностях. Кстати, беседа перед операцией с хирургом тоже была запланирована. От одного этого я обалдел, так как в России перед операцией мне никто ничего не объяснял, пока сам не спросишь. И тем более не было специально запланированных встреч. А на этих я был на обеих вместе с женой, чтоб тоже понимать всякие детали.
Но сейчас не об этом. Моя жена сказала анестезиологу о своём отказе от использования донорской крови и её основных компонентов. Анестезиолог не раздумывая сказал, что проблем нет, что сейчас он это укажет в истории, и его коллеги будут этому неизменно следовать. Жена спросила тогда, как они будут действовать, если случится большая кровопотеря. Тот подробно и терпеливо объяснял, какие методы кровосбережения они в клинике практикуют, и какие методы используют при большой кровопотере, избегая при этом использование донорской крови.
В общем, что я хотел сказать.
Я не могу утверждать о других клиниках в Германии. Но та, где мою жену оперировали, не очень большая. Но они эффективно используют методы бескровного лечения и не парятся на этот счёт.
Так что мнение, что переливание крови единственная панацея - совершенно неверное.
Вы хотите головоломок?
Их есть у нас! Красивая карта, целых три уровня и много жителей, которых надо осчастливить быстрым интернетом. Для этого придется немножко подумать, но оно того стоит: ведь тем, кто дойдет до конца, выдадим красивую награду в профиль!
Оплата бесплатного лечения. Однако здравствуйте
Мой первопост, всем здравствуйте!
Короткое введение. Работаю в достаточно узкой сфере медицины - детской кардиохирургии. Учреждение у нас большое, вдали от центра нашей необъятной Родины, оттого за год проходит очень большое количество пациентов , почти со всех уголков. Работа поставлена на поток, я бы даже сказал "конвеер", и обязанности чётко разделены между специалистами. Условно говоря, как хирург я крайне редко говорю с родителями пациентов о чем-то кроме плана операции, результата вмешательства и последующего восстановления. Какие-либо подробности "из жизни" озвучивают, как правило, кардиологи, и тут историй хватит на любой жанр кинематографа.
Нередко к нам поступают родители, которые лечились/наблюдались/оперировались в других центрах (в т.ч. других странах), и мне всегда было немного странно почему при условии неплохих результатов операций или каких-то негативных моментов люди решают уехать за несколько тысяч км в другую клинику для последующих операций. Я не касаюсь сейчас тех вариантов, где необходимо "переделывать" или выполнять сложную операцию, а рассуждаю именно про стандартные в нашей сфере вмешательства. В стремлении получить ответ на этот вопрос я неоднократно интересовался у родителей о причинах, на что получал не совсем внятные ответы, но при подробном расспросе (либо по словам кардиологов) оказывалось всё банально - у людей закончились деньги либо не было желания эти деньги отдавать за очередной этап лечения.
Здесь нужно немного пояснить. Все операции в нашей сфере (и других сферах оказания высокотехнологичной мед. помощи), абсолютно все, любого вида и типа, делаются абсолютно бесплатно по квоте (финансирование государством). А тем более с детьми ситуация такая, что при наличии показаний к операции ребёнок получает эту квоту сразу же при любом раскладе, главное условие - быть гражданином РФ. Тут сразу же просится пост о душераздирающих рекламах по сбору средств "Ванечке на операцию в Израиле за 134тыс долларов", но позже...
Отсюда появляется главный вопрос моего полотнища: приходилось ли Вам когда-либо платить за лечение, которое предполагает бесплатную основу? Да, я понимаю, что куча ситуаций с больничными, справками в бассейн, медосмотрами и прочим за деньги. То что касается именно самого процесса лечения, операций - приходилось ли Вам давать деньги за получение помощи в гос.клиниках, особенно при лечении детей?
p.s. хочу сразу же сказать, что сталкивался со смешными вопросами "сколько стоит хороший наркоз" или "красивый шов", а также с родителями, которые хотели отблагодарить при выписке (обычно это кофе, конфеты и коньяк, набор "ККК для хирурга), но ни разу не было даже мысли ставить ценник за нашу работу перед родителями.
ПЕРЕЛИВАНИЕ КРОВИ: ПРОТИВ, ЗА, АЛЬТЕРНАТИВЫ
Миллионы людей во всем мире сдают свою кровь для переливания больным и пострадавшим в разного рода катастрофах. Например, в Канаде на 25 миллионов населения - 1,3 миллиона доноров. В США для переливания ежегодно используется почти 14 миллионов доз крови (одна доза - около 400 граммов). И в то же время медицинские журналы сегодня всё чаще пишут, что смертность от переливания крови хотя и невелика, но всё же такая, как от эфирного наркоза или удаления аппендикса: из пяти тысяч пациентов, которым перелили донорскую кровь, один умирает. Так что же такое донорская кровь - безотказный спаситель или малоизученное средство лечения? Насколько безопасно переливание крови? Сегодня об этой проблеме громко заговорили и научные журналисты, и сами медики. Причём медицинский мир как бы разделился на два лагеря. В одном считают: переливание донорской крови приносит больше вреда, чем пользы, в другом по-прежнему настаивают: донорская кровь необходима, она - основное средство спасения жизни многих пострадавших. Кто же прав? Где истина?
Ещё 16 апреля 1998 года в Москве на семинаре в Институте нейрохирургии имени Н. Н. Бурденко, посвящённому кровесберегающим технологиям в хирургии, руководитель отдела анестезиологии и интенсивной терапии Линкопингского госпиталя (Швеция) профессор Б. Лизандер высказал парадоксальное мнение: кровь - самое опасное из используемых в медицине веществ. Ведь она подобна отпечаткам пальцев человека. Нет двух типов крови, которые были бы совершенно одинаковы. Поэтому переливание крови - не менее сложная и опасная процедура, чем пересадка тканей. Совмещение крови донора и реципиента по группам и резус-фактору - это весьма грубое совмещение.
Но предлагает ли сегодня медицина что-то взамен? Да, и методов весьма много. Вместо того, чтобы переливать чужую кровь, можно сберечь свою, максимально сократив её потери. Это делают с помощью так называемых кровесберегающих технологий: разрезающих инструментов, уменьшающих травмы и кровопотери (прижигают ткани гальванокаутерами, ультразвуковыми и лазерными "скальпелями"); устройств, отсасывающих кровь из ран, фильтрующих её и направляющих обратно в кровеносное русло. Вошли в обиход хирурга и системы для понижения температуры тела оперируемого, чтобы уменьшить потребление кислорода. Аппараты искусственного кровообращения, заполненные традиционными кровезаменителями (начиная с обычного солевого раствора и кончая декстранами), позволяют поддерживать объём и осмотическое давление жидкости в кровотоке во время операции. Применяются и лекарственные препараты, улучшающие свёртывание крови и позволяющие уменьшить кровотечение. Если всё же пациент потерял много крови во время операции, то больному вводят гормональный препарат, стимулирующий образование эритроцитов в костном мозге. Все эти подходы уже в 90х годах прошлого века широко использовались в европейских клиниках и, по мнению профессора Б. Лизандера, позволяли уже тогда практически отказаться от переливания донорской крови.
По этому поводу вспоминается высказывание другого специалиста, профессора анатомии Копенгагенского университета Томаса Бартолина: "Те, кто пытается ввести в употребление человеческую кровь, тяжело грешат... Изобретателям этой операции следует страшиться Божьего закона". Эти слова были произнесены 370 лет назад. Очевидно, что Бартолин прекрасно знал, что в Библии сказано: "воздерживаться ... от крови" (Деяния 15:29).
Профессор Лизандер высказал сходную точку зрения в конце ХХ века.
Незакрытый список
Кровь - иммунный защитник и в то же время мощный источник инфекций для другого организма.
Тестирование инфекций, содержащихся в крови, - одна из самых драматичных страниц в истории медицины.
Особый страх перед донорской кровью породила пандемия СПИДа. Еще в 1983 году медики обнаружили, что вирус иммунодефицита человека (ВИЧ) может передаваться через кровь. Но массовое тестирование донорской крови на ВИЧ началось лишь в 1985 году.
Тогда казалось, что проблема решена. Однако спустя четыре года была обнаружена новая форма, ВИЧ-2. Её не "улавливали" уже разработанные тесты. Потребовалось ещё несколько лет на создание новых систем тестирования. Затем обнаружили новую "мёртвую зону"!
От момента заражения донора СПИДом до момента, когда у него появятся в крови антитела, определяемые тестами, могут пройти месяцы. Всё это время донор может продолжать сдавать кровь со скрытой инфекцией. А после переливания реципиент будет заражен СПИДом.
Сходная и едва ли не более драматичная ситуация с гепатитом. Тяжелая форма гепатита распространяется через донорскую кровь (тип В). Было время, когда несмотря на то, что переливали проверенную донорскую кровь, люди всё равно продолжали заболевать гепатитом (от 8 до 17% тех, кому переливали кровь). Но это был уже другой вирус - гепатита С. Его также через несколько лет научились тестировать, и всё же успокаиваться было рано. Вскоре итальянские исследователи сообщили ещё об одном вирусном мутанте гепатита. Его назвали вирусом гепатита D. В ноябре 1989 года "Бюллетень медицинского факультета Гарвардского университета" писал: "Можно опасаться, что А, В, С, D - это ещё не весь алфавит вирусов гепатита". Позднее стало известно о восьми видах гепатита, и для каждого возбудителя приходится добавлять новый тест, чтобы контролировать донорскую кровь.
Для инфекций не существует границ
Клоп-хищнец кусает спящую жертву и испражняется в рану.
Человек становится носителем так называемой болезни Шагаса, приводящей к смертельным осложнениям на сердце. Скрытый период этой болезни может исчисляться годами. В Латинской Америке 10 миллионов человек заражены болезнью Шагаса. Их кровь может стать разносчиком инфекций. Но почему нас-то должны беспокоить доноры Латинской Америки?
Дело в том, что развитые транспортные и коммуникационные средства между государствами создали каналы, по которым болезни шагают через границы континентов. Общечеловеческая солидарность может иметь оборотную сторону. Вспомните, например, трагические дни декабря 1988 года - землетрясение в Спитаке, Армения. Тогда со всего мира везли кровь пострадавшим. Она была проверена на СПИД и гепатит, но другие инфекции могли остаться незамеченными, потому что местные врачи были незнакомы с ними. Некоторые реципиенты из Спитака были заражены болезнями из других регионов, приняв привезённую кровь.
"Букет инфекций" всё растёт: вирус герпеса, инфекционный мононуклеоз (вирус Эпштейна-Барра), токсоплазмоз, трипаносомоз (африканская сонная болезнь), лейшманиоз, бруцеллез (мальтийская лихорадка), филяриатоз, колорадская клещевая лихорадка... Беженцы и иммигранты, крайне нуждающиеся в деньгах, готовы сдавать кровь по низким ценам, что представляет большую опасность, так как в их крови могут скрываться специфические региональные инфекции. Их обычно пропускают при тестировании.
После ранения папы римского Иоанна Павла II ему с перелитой кровью занесли цитомегаловирусную инфекцию. Лечение главы Ватикана длилось более двух месяцев.
Как же быть? Тестировать кровь уже не по десяти, а по ста тестам?
Но это приведёт к небывалому подорожанию донорской крови. Причём для пациентов цена из-за тестов и страховок обычно удваивается по отношению к себестоимости. В ряде развитых стран развернулась кампания по пропаганде аутодонорства, то есть создания индивидуального запаса своей крови для себя, чтобы в случае необходимости избежать переливания чужой крови. Аутодонорство - это тоже не панацея, оно доступно лишь весьма состоятельной части общества. Кроме того, такая кровь не подлежит длительному хранению.
Переливание крови - без прикрас
Даже совместимая кровь всё равно вызывает "стресс" иммунной системы реципиента. Примерно одно из ста переливаний сопровождается ознобом, лихорадкой и сыпью. На каждые 6000 переливаний эритроцитарной массы возникает одна гемолитическая реакция, которая может привести к внутрисосудистому свертыванию крови, к почечной недостаточности и к смерти.
Ещё 40 лет назад в печати появились сообщения о том, что переливание крови отрицательно сказывается на людях, перенесших операцию по поводу рака. Частота рецидивов у больных, при операции которых использовалась донорская кровь, в 1,5-2 раза выше, чем у остальных. Ещё в сентябре 1986 года "Американский журнал по вопросам хирургии" сделал заключение: "Хирургам-онкологам, по-видимому, придётся оперировать без переливания крови"
Другая реакция на введение донорской крови - понижение устойчивости организма к инфекциям. Это установлено достоверно. Опасность возникновения послеоперационной инфекции пропорциональна числу единиц введённой донорской крови. Это усугубляет состояние ослабленного операцией больного.
Экстремальные ситуации
Необходимость в переливании крови связана не только с хирургией, но и с ростом экстремальных ситуаций, транспортных и промышленных аварий, вооруженных конфликтов, стихийных бедствий.
Во время дорожных происшествий и стихийных катастроф порой не хватает времени для доставки пострадавших в стационар и определения группы их крови.
При кровотечении 150 мл/мин - в распоряжении врачей не более 20 минут, при потере крови 50-100 мл/мин - не более часа. В этих случаях гораздо разумнее использовать кровезаменители, такие, как растворы Рингера и Тироде, полиглюкин, желатиноль, лактосол. Однако они лишь поддерживают объём кровотока, осмотическое давление, ионный баланс крови, но дыхательную её функцию не осуществляют. Поэтому проблема создания надёжного, эффективного, технологичного кровезаменителя, переносящего к клеткам и тканям кислород, становилась всё более острой.
Ряд экспериментов в этой области показали, что различные организмы - от инфузорий до млекопитающих - могут усваивать кислород, который растворён в перфторуглеродах. Так начиналась история, завершившаяся созданием "голубой крови" - газотранспортной эмульсии для внутривенного введения.
Людям старшего поколения хорошо памятна история "голубой крови" в период с 1982 по 1990 год, когда массовая печать была заполнена публикациями на эту тему. Ныне этот препарат, получивший название перфторан, пройдя все стадии клинических испытаний, используется как свободный от всех инфекций и не требующий групповой совместимости кровезаменитель. То есть даже при тяжёлых травмах с большой кровопотерей есть проверенный метод, позволяющий сохранить жизнь пострадавшего без использования донорской крови.
Итог:
Переливание крови несёт в себе много опасностей. В то же время современные медицинские разработки и методы позволяют полностью избежать этого типа лечения, как при плановых операциях, так и при несчастных случаях. В большинстве ситуаций всё зависит от оснащённости клиники и от подхода, который использует конкретный врач. Но главное : бескровные методы лечения в современном мире - это передовые и безопасные методы. В то же время переливание крови - не панацея, а весьма опасное вмешательство.
Сказочные личности
Иногда у меня складывается впечатление, что я работаю не в хирургии, а в психиатрии. За все 10 лет, что я работаю, чего только не насмотрелась и не наслушалась. Думала, что меня уже ничем не удивить, но сегодня ... видимо был день открытых дверей в одном закрытом учреждении.
Сижу на приёме, заходит мамаша с ребёнком. Открываю карту, смотрю направление. В направлении написана жалоба на боль в руке. Прошу показать руку и уточнить клинику. В ответ получаю: " Да у нас с рукой всё нормально, нам очки поменять нужно". Честно сказать, я зависла. Думала мне послышалось. Ан, нет. На вопрос почему к хирургу пришли, ответили гениально: "Окулист сегодня не работает. А вы же врач, значит и очки можете выписать". Интересно, почему именно к хирургу пошла, шла бы к проктологу, кабинет напротив окулиста и всегда есть свободные окошки на приём. На мой отказ выписать очки, я оказалась "бестолковой" и вообще я "должна быть благодарна, что она мне зарплату платит". Как только она мне её платит не понятно, зарплату мне платит государство (т.к. работаю не в частной). Если она имела в виду налоги, то я их тоже плачу, и как ни странно ей тоже от этих денег перепадает (мат.капитал, детские пособия).
Далее приходит другая. Просит направление на анализ крови. Выписываю направление на общий анализ. Нет, её это не устраивает. Пытаюсь выяснить какой ей тогда нужен. Ответ: "На две пробирки". Что это за анализ, я не знаю. Пытаюсь выяснить как он хоть называется, ответ: " так и называется на две пробирки". Честно, я не знаю такого анализа. Начала выяснять откуда у неё такие "знания". Оказывается, она ходила в какую-то частную клинику и там ей делали какой-то анализ, который в этой клинике называется "на две пробирки". Я не знаю правда это или нет, но учитывая многие наши частные клиники, там и не такое возможно.
И вот такие сказочные персонажи приходят каждый день.
Чего только стоят "всезнающие специалисты". У этих уже подготовлен диагноз, и ты ни за что не сможешь его переубедить. Чаще всего у них самые серьёзные заболевания и их нужно лечить, но лечить только тем, чем скажут они. Ведь они уже посоветовались с "профессором медицинских наук" в чате "вылечи себя сам". Вот только непонятно, зачем идти к врачу, если и сам всё знаешь.
Ещё есть любители рецептов. Этим жизненно необходимо выписать какой-нибудь нейролептик или транквилизатор. Но почему-то это должен выписать первый попавшийся врач. Я лично, в жизни не выпишу такие препараты. Если он нужен, то дорога к психиатру.
Ещё одна категория, пожалуй это самая трудная и в какой-то мере опасная. Эти идут к врачу, врач ставит диагноз и прописывает лечение. Вроде всё нормально, но они полностью игнорируют лечение, начинают лечиться своими способами.
Был один случай. Пришла мама с девочкой 10 лет. Какого фига нужно было делать 10 летней девочке маникюр не понятно. В итоге на пальце образовалось гнойное воспаление (панариций). Выписала ихтиоловую мазь и мазь Вишневского. Через месяц опять они пришли, но уже с остеомиелитом. Спрашиваю у матери, лечились ли. В ответ "да, это вы нам такое дерьмо прописали". Смотрю на палец и вижу, что он чем-то намазан, но белым, а мазь Вишневского совершенно другого цвета. Спрашиваю уже у девочки, т.к. поняла, что мать врёт, какой мазью мазали. Она сказала, что "беленькой в синенькой коробочке, просто маме запах другой не понравился". Ну да, Вишневского воняет, но на данный момент нет лучше мази, которая справляется с гноем. В итоге выяснилось, что запах не понравился и они мазали Бепантеном. Что уж тогда не детским кремом?
Есть ещё категория, которые бегу к врачу, когда уже сами залечатся чуть ли не до реанимации.
Был случай, несколько лет назад, привели ребёнка с гнойными воспалёнными язвами. Зрелище не для слабонервных. Вот что как такое могло прийти в голову, я до сих пор не могу понять. Лечили чесноком. ЧЕСНОКОМ!!! Натирали чеснок и накладывали на язвы. Себе бы наложили чеснок на рану, я бы на них посмотрела.
И вот меня что поражает, как эти люди вообще выжили? И ведь дети у них тоже как-то выживают.
Ответ на пост «Mallet finger(палец-молоточек)»
При данном повреждении часто помогает консервативное лечение: наложение шины обеспечивающей прямое положение кончика пальца, препятствующей его сгибание. Во всех остальных суставах кисти движения позволительны.
Шину надо носить не менее 6 нед абсолютно не снимая. После ее снятия показана разработка.
В отдельных случаях можно зафиксировать сустав пальца спицей Киршнера на такой же срок и спрятать ее кончик под кожей. С позиции бытовой жизни этот вариант более удобен, но есть риски некоторых осложнений по типу артроза сустава, остеомиелита.
Но при любом раскладе при отсутствии повреждений кожных покровов и отсутствия переломов открытое оперативное вмешательство не требуется.
Новосибирские хирурги тестируют самораскрывающийся сердечный клапан
Специалисты НМИЦ имени Мешалкина, работающие над созданием первого отечественного самораскрывающегося сердечного клапана, находятся на последнем этапе доклинических испытаний. Этот клапан предназначен для людей с различными врожденными дефектами сердца и в будущем может заменить традиционные хирургические операции менее инвазивной процедурой установки клапана.
По завершении текущих исследований в НМИЦ имени Мешалкина проведут дополнительные завершающие тесты, и предполагается, что уже в следующем году начнется подготовка к применению разработки в клинической практике.
Клапан, предварительно охлажденный и имеющий металлический каркас с памятью формы, планируется вводить неинвазивно через бедренную вену с использованием специально разработанной системы доставки. После доставки в нужное место, клапан нагреется, раскроется и установится в легочной артерии.
Также сообщается, что стоимость российского самораскрывающегося сердечного клапана будет в два раза ниже, чем у иностранных аналогов, и он будет доступен в различных размерах, что позволит устанавливать его пациентам разных возрастных групп, включая детей.
Что надо успеть за выходные
Выспаться, провести генеральную уборку, посмотреть все новые сериалы и позаниматься спортом. Потом расстроиться, что время прошло зря. Есть альтернатива: сесть за руль и махнуть в путешествие. Как минимум, его вы всегда будете вспоминать с улыбкой. Собрали несколько нестандартных маршрутов.