Беременность в 45 лет: миф или реальность?
Начнем с повторения теории:
Все яйцеклетки закладываются на стадии внутриутробного развития девочки и тогда же уже начинают «тратиться».
Но! Одно дело, если яйцеклетка вступаете рост и делиться в возрасте 20 лет и совсем другое, если это происходит в 40+.
Неблагоприятные факторы окружающей среды, болезни в течение жизни, вредные привычки делают хромосомный комплекс в яйцеклетке нестабильным и неспособным к правильному делению. Идет накопление хромосомных поломок.
Даже у яйцеклеток есть своеобразный "срок годности".
А теперь немного «безжалостной» статистики:
-к 45 годам около 95-97% яйцеклеток несут в себе хромосомные поломки
- вероятность наступления беременности на 1 менструальный цикл после 45 лет составляет около 2-3% и то при условии полного! здоровья женщины
А как же ЭКО, спросите вы?
Вспомогательные репродуктивные технологии помогают обойти многие причины бесплодия, но, к сожалению, на данный момент нет ни единого способа, позволяющего изменить качество хромосомного материала.
Значит беременность после 45-и невозможна?
Прозвучит банально, но в жизни возможно все!
Вопрос только в том, каковы шансы на успех и устроют ли они вас?!
Если вы четко знаете, что хотите стать мамой, составьте свой репродуктивный план, который бы отвечал вашим интересам, но при этом не шел вразрез с законами биологии.
Пост#23. Прием репродуктолога: лайфхак #3
Возьмите с собой все результаты анализов за последний год, которые отражают состояние вашей репродуктивной системы, гормонального фона в случае наличия каких-либо нарушений плюс те,
что показывают динамику течения хронического соматического заболевания, если оно у вас есть.
В первом случае, это будут показатели АМГ, ФСГ, заключения предыдущих ультразвуковых исследований органов малого таза.
Во-втором, гормоны щитовидной железы, пролактин. Сдавали тестостерон и показатели были выше нормы-несите и его.
В третьем, например, триглицериды и липопротеины высокой и низкой плотности, если у вас
диагностирован метаболический синдром. Либо результаты коагулограммы и заключение
гемостазиолога, если вы у него наблюдаетесь по поводу имеющейся патологии системы гемостаза.
Нет никакой необходимости нести кипу «бумажек» с общими показателями крови и мочи, если там все ок или они датируются прошлым веком. Я поверю вам на слово, а дополнительно сэкономленное время можно будет уделить вашей нынешней проблеме.
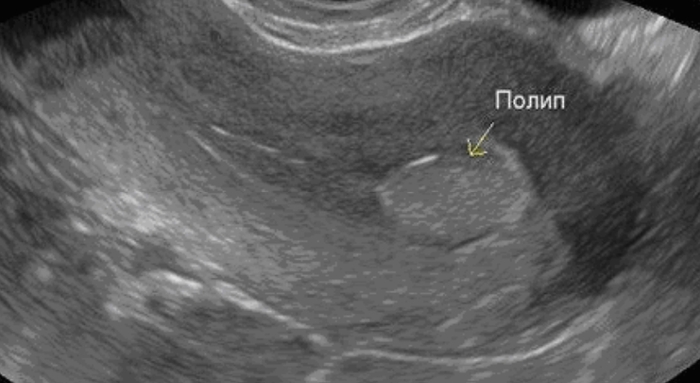
Пост#21. Полип- звучит устрашающе?
Полипом называют доброкачественное образование, которое является результатом излишнего разрастания слизистой оболочки полости матки или цервикального канала.
В зависимости от места расположения есть:
-полип полости матки или полипы эндометрия
-полип шейки матки или полип эндоцервикса (слизистой цервикального канала)
По составу полипы делятся на 3 группы:
-железистые: образуются непосредственно из клеток верхних слоев слизистой оболочки полости матки или цервикального канала
- фиброзные: состоят из соединительной ткани
-железисто-фиброзные: тело полипа образовано железами, а ножка-из соединительной ткани.
В зависимости от своего состава те или иные полипы при проведении УЗИ визуализируются в разные фазы менструального цикла. Например, железистый полип лучше виден во второй фазе цикла на фоне однородного эндометрия, а фиброзный полип, наоборот, проще диагностируется в первую фазу цикла, когда эндометрий имеет совершенно другое строение и эхографическую окраску
Почему это важно знать?
«Мне делали УЗИ две недели назад и все было хорошо. Может вы ошибаетесь?»
Или
«У вас по данным УЗИ все соответствует дню цикла» - «Странно, недавно по УЗИ мне
диагностировали полип эндометрия, посмотрите, пожалуйста повнимательнее»
Безусловно, врачи тоже могут ошибаться. Но именно в случае с полипом такие ситуации происходят чаще. Объяснение написала выше. И это никак не связано с компетенцией доктора.
А еще данный пример лишний раз подтверждает, насколько важен сбор анамнеза.
Как же проявляют себя полипы?
-обильные менструации
- мажущие кровянистые выделения до, после или между менструациями
-кровянистые выделения в постменопаузе
- если это полип цервикального канала, то в некоторых случаях его можно увидеть во время осмотра и он может быть причиной кровянистых выделений после полового контакта
-бессимптомное течение тоже возможно
Что же со всем этим делать?
Если полип диагностирован в репродуктивном возрасте, но «план по детям» вы уже реализовали, то по некоторым зарубежным данным полипы размером до 1 см можно не удалять, а наблюдать в динамике.
Если вы планируете беременность или полип диагностировали в менопаузе, то его необходимо удалить, поскольку в первом случае он может препятствовать имплантации эмбриона, а во втором-высок риск озлакочествления.
Пост #20. Прием репродуктолога: лайфхак 1
Перед первым приемом постарайтесь вспомнить/выяснить:
- детские инфекции, которые вы перенесли, прививки, которые вам ставили или спросите об этом родителей.
- нет ли среди ваших родных и близких тех, кто, например, болел онкологией или страдал заболеваниями, связанными с нарушение свертываемости крови; то есть те заболевания, которые могут передаваться по наследству
-имели ли место аллергические реакции на прием любого лекарственного препарата
- если были операции, то точный год проведения и результаты гистологического исследования (если таковое проводилось)
-длительность менструального цикла и дату первого дня последней менструации.
Это существенно сократит время сбора анамнеза, и даст возможность задать все интересующие вас вопросы и получить на них максимально подробные ответы. А их будет много, поверьте)
Пост#19. Первичный прием репродуктолога
Первичный прием репродуктолога: какой он?
Первичный прием-самый длительный и информативно насыщенный, как для пары так и для врача. Это как первая встреча, только задача обеих сторон не только познакомиться друг с другом, но и получить из общения максимум информации за ограниченный промежуток времени.
Первым пунктом идет сбор анамнеза, причем не только пациентки, но и ее «partner in crime» (то есть супруга). Врач, то есть я, задает целый ряд вопросов: про детские инфекции, перенесенные операции, хронические заболевания, наличие аллергии и т.д., чтобы к концу беседы не осталось никакой недосказанности и вы стали мне как «родные».
Следующим в списке идет непосредственно осмотр. Редко, но и такое бывает, пациентки задают вопрос: «А можно без осмотра?». Отвечаю: «Нет, к сожалению нельзя». Мне необходимо визуально оценить состояние слизистых и шейки матки и лично убедиться, что все ОК и не требуется проведение дополнительных исследований. Как правило, такой подробный осмотр проводится единожды и больше к «этому» вопросу не возвращаются, только если нет какой-то крайней необходимости.
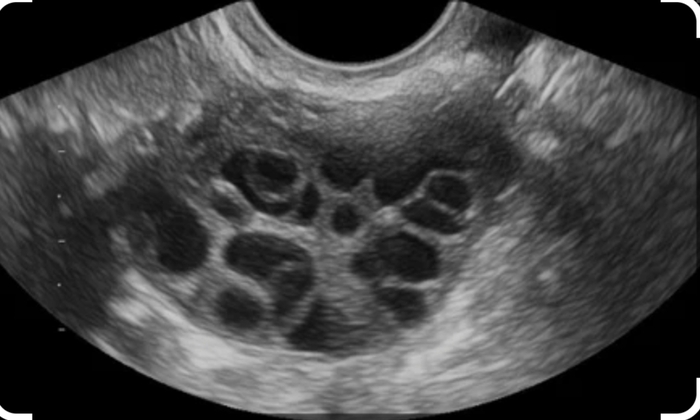
Далее проводится УЗИ органов малого таза. Оценивается состояние яичников, количество антральных фолликулов в них, наличие изменений миометрия (мышечного слоя матки)-например, миомы или аденомиза, толщина эндометрия и его эхографическое соответствие дню менструального цикла. Исследование одно, а полученной информации масса.
Завершающим аккордом нашей встречи идет беседа, в ходе которой я уже могу рассказать возможные пути наступления беременности в данной паре, если для этого достаточно полученной информации, или наметить дальнейший план обследования.
Пост#18. Загадочные буквы "СПКЯ"
Синдром поликистозных яичников, он же СПКЯ, он же СПЯ.
Так же как и название, клиника данного заболевания многолика, а тактика ведения разнообразна и зависит от возраста женщины и ее репродуктивных планов.
А еще я бы назвала данную патологию заболеванием «порочного круга», поскольку в его патогенезе, то есть развитии, нарушение в одной системе приводят к последствиям, которые вызываю нарушения в другой системе. В конце концов, цепочка, состоящая из целого ряда звеньев «нарушение- последствие», замыкается и становится автономной, самодостаточной системой.
Наглядный пример и один из механизмов развития СПЯ: есть такая система в нашем головном мозге, как гипоталамо-гипофизарная (ГГС), которая несет бремя ответственности за выработку основных гормонов, необходимых для правильного функционирования организма. В том числе и гонадотропных. А именно: фолликулостимулирующего (ФСГ), который отвечает за рост фолликулов и доминантного тоже, синтез фермента, обеспечивающего волшебное превращение андрогенов (мужских половых гормонов) в эстрогены (женские половые гормоны), и еще много чего, и лютеинизирующего (ЛГ), который обеспечивает овуляцию, синтез андрогенов и тд.
Так вот, нарушение в ГГС приводит к усилению синтеза ЛГ → меняется структура яичниковой ткани→ количество клеток, которые вырабатываю андрогены, растет + ЛГ сам непосредсвенно усиливает их синтез, меняется соотношение между ЛГ и ФСГ (в норме они находятся примерно в одной цифровой категории)→ доминантный фолликул не растет, овуляции не происходит меньше синтезируется фермента, отвечающего за «переход» андрогенов в эстрогены. Разница между гонадотропными гормонами еще больше увеличивается, ситуация еще больше усугубляется, все это приводит к постоянному отсутствию овуляции и бесплодию. Круг замкнулся.
Ремарка: надеюсь, я не сильно вас запутала)
Как же проявляет себя столь коварный синдром?
Это может быть и нарушение менструации, и рост волос там, где их в принципе не должно быть у женщины, и трудности с наступлением беременности, и появление акне, как будто период пубертата вновь настиг вас, и набор массы тела, словно вы не отходите от холодильника ни на шаг, и даже усиленное выпадение волос.
Все эти симптомы могут встречаться как по отдельности, так и в разной комбинации, а чего-то может и не быть. Это зависит от «гормонального статуса», компенсаторных возможностей организма, длительности течения заболевания и т.д.
Все достаточно четко только в диагностике СПЯ:
- гиперандрогения: количество мужских половых гормонов, а именно общего и свободного тестостерона, у вас в крови больше, чем должно быть
-олигоановуляция: когда овуляция-редкий гость» в вашем организме или ее нет совсем, а так происходит, если ЛГ > ФСГ в 2,5 раза
- УЗИ признаки ПКЯ, а именно, объем любого яичника больше 10 см кубических и/или количество фолликулов в любом яичнике больше 20
Так вот, если 2 пункта из 3-х вышеперечисленных есть в наличии, СПЯ подтвержден и обжалованию не подлежит.
Что же касается лечения, то исходим из того, что «есть в наличии» и какие планы на будущее.
Если вы уже готовы стать мамой, а причина бесплодия кроется в отсутствии овуляции, то
восстанавливаем ее гормональными препаратами.
Если вы еще молоды и не готовы стать родителями, а менструация имеет свободный график и «приходит", когда «посчитает нужным», то комбинированные оральные контрацептивы будут в этом случае как нельзя кстати.
Если вдруг вещи стали маловаты и цифры на весах не радуют, назначается метформин или препараты для снижения веса.
Если вы смотрите в зеркало и видите «прыщавого» подростка в прямом смысле этого слова, то поход к дерматологу вам точно обеспечен, возможно даже с последующим назначением специфической терапии.
Но и здесь не все так просто!
Чаще всего лечение представляет собой не монотерапию одним препаратом, а комбинацию из нескольких лекарственных средств. Не стоит забывать и об оперативных методах лечения:
лапароскопия, дриллинг, электрокаутеризация. В этом случае необходимо взвесить все «за" и
«против», поскольку не всегда «резать, к чертовой матери, не дожидаясь перитонита» это отличная идея и решение всех ваших проблем.
Кроме того, нужно помнить, что СПЯ может быть не причиной ваших "бед», а следствием другого заболевания, например, метаболического синдрома.
Но это уже совсем другая история....
Пост#17. Если не сейчас, то когда?Криоперенос. Продолжение
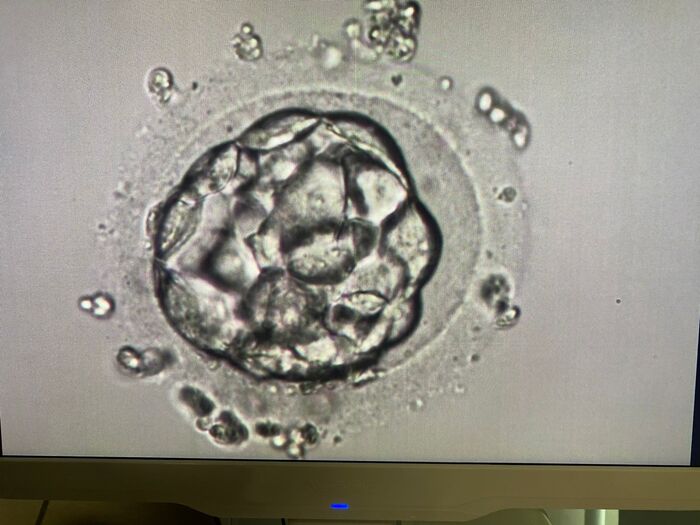
Чтобы беременность состоялась, одно из условий-идеальный эндометрий!
Какой он? С четкими, ровными контурами, по толщине соответствующий дню цикла, а визуально по консистенции-фазе цикла по данным ультразвукового исследования.
Как же этого добиться при криопереносе? Есть два способа подготовки эндометрия к встрече с эмбрионом.
1. Криоперенос в естественном цикле. Единственная оговорка: он возможен, если есть самостоятельная овуляция!
Пациентка приходит на прием на 7-9 день цикла. Проводится УЗИ, где смотрят наличие доминантного фолликула, его размер, толщину и качество эндометрия. Дата следующего приема назначается с целью мониторинга. Врач смотрит все те же параметры, сравнивает с предыдущими и на основе полученных данных производит примерный подсчет скорости роста фолликула и наращивания толщины эндометрия. Это позволяет понять, когда доминантный фолликул достигнет размера 18 мм, а эндометрий 8 мм-идеальные условия для назначения триггера овуляции. Я уже упоминала, что овуляция происходит через 36-48 часов, то есть через 1.5-2 суток после введения препарата. Соответственно, дата переноса назначается на 7 сутки после постановки триггера или на 5 сутки после овуляции. Все это позволяет попасть в окно имплантации- временной интервал, когда эндометрий максимально "готов к приему" эмбриона.
Есть тактика, когда триггер овуляции не назначается и врач просто проводит мониторинг 1раз в два дня с целью «поймать» естественную овуляцию и назначить дату переноса. Иногда доминантный фолликул растет не так быстро, как хотелось бы (напомню, что средняя скорость роста фолликула 2 мм в сутки) и вот-вот уйдет в атрезию (регресс, обратное развитие), либо эндометрий «отстает" от дня цикла. В таких случаях репродуктолог может назначить дополнительные препараты-гормоны в минимальных дозировках, которые помогут "дорастить» фолликул и "подтянуть" эндометрий.
Все это варианты нормы и индивидуального подхода, основанные на клиническом опыте врача.
2. Криоперенос на заместительной гормональной терапии (сокращенно ЗГТ). Здесь нет оговорок. Такая тактика подходит большинству женщин. Исключение составляют разве только те, кому категорически противопоказана гормональная терапия (например, с гормонозависимыми опухолями в анамнезе).
Пациентка приходит на прием на 4-5 день цикла и врач назначает препараты эстрогена. А дальше все тот же мониторинг. Единственное отличие от предыдущего подхода, не надо следить за ростом фолликула. Нас интересует только эндометрий. Кроме того, на эндогенных эстрогенах (то есть получаемых извне, в виде таблеток, геля или других лекарственных форм), фолликулы, как правило не растут. Тогда зачем мониторинг, спросите вы? Его цель отслеживать скорость наращивания толщины эндометрия и при необходимости корректировать дозу получаемых эстрогенов. Как только эндометрий достигает 8-10 мм (у каждого репродуктолога свои предпочтения), дополнение к эстрогенам назначаются препараты прогестерона. Это позволяет трансформировать его, создав «иллюзию» свершившейся овуляции. И, вуаля, домик для будущего малыша готов. Остается только перенести эмбрион в полость матки на 5 сутки после назначения прогестерона.